babyweb.cz > BABYWEB 2021 > Porod > Před porodem > Výběr porodnice > „Věříme iluzi, že v porodnici se neumírá“
„Věříme iluzi, že v porodnici se neumírá“
ROZHOVOR: Lékařka Helena Máslová tvrdí, že hormonální antikoncepce může mladým dívkám škodit. Svoje poznatky publikovala brzy po ukončení studia medicíny, čímž přišla o místo sekundárního lékaře v porodnici. Zde chtěla atestovat, ale místo toho skončila nedobrovolně na interně. Věnuje se psychosomatice a v rámci psychogynekologie pomáhá ženám řešit problémy spojené se sexualitou a plodností. Kde jsou bolavá místa současného českého porodnictví? Jsme postiženi epidemií narcismu? A proč je pro nás smrt v 21. století tabu?
Helena Máslová mluví o problémech českého porodnictví (a nejen o nich) jasně a srozumitelně. Rozhovor začínáme aktuálním tématem – snahou České gynekologické a porodnické společnosti, ministerstva zdravotnictví a VZP „odstřelit“ malé porodnice a centralizovat péči o těhotné a rodící ženy. Rušit by se měly všechny malé porodnice podle určité stanovené kvóty, která ještě není upřesněna, ale měla by se týkat porodnic, u nichž se počet porodů za rok pohybuje mezi 500–800.
„Ženy mají velmi rozdílnou představu o kvalitě porodu. Pro některé jsou jedinou možnou volbou pouze ta nejprofesionálnější pracoviště, pro druhé domácí porody. Mezi těmito dvěma póly se nachází celé spektrum žen s rozdílnými potřebami. Poptávka je skutečně pestrá, ale nabídka služeb značně omezená. Malé porodnice jsou alternativou pro rodičky, které nechtějí rodit doma, ale přesto pro svůj porod hledají určitou intimitu. Centralizaci péče vidím jako smysluplnou u oborů, jakým je například onkologie, kde se prokázalo, že onkologická centra jsou schopna daleko účinnější a efektivnější terapie než oblastní léčba.“
Nerozumím úplně tomuto přirovnání, a tak se raději lékařky ptám, jestli je těhotenství a fyziologický porod „nemoc“ srovnatelná s maligním onemocněním, a proto je potřeba péči o těhotné a rodící ženy centralizovat. Helena Máslová pokrčí rameny:
„Mně to připadá naprosto scestné a vůbec nechápu, jak to někoho mohlo napadnout. V Česku se ustálil jako jediný správný nemocniční porod a pro soukromé poskytovatele porodních služeb zde nebyly zajištěny podmínky. V jiných zemích západní Evropy zajišťují alternativnější (nejen ve smyslu přírodnější, ale třeba i luxusnější) péči soukromé porodnice. Rodičky jsou například ve Francii zařazeny do třech kategorií A, B, C podle průběhu těhotenství a míry odhadnutého rizika. Rizikové těhotné rodí v perinatologických centrech, prostřední kategorie v malé či velké porodnici a zdravé rodičky pak kdekoliv se jim zlíbí. O zařazení do příslušné kategorie rozhoduje gynekolog. Tím je zajištěna relativní bezpečnost matky i novorozence.“
S nástupem informačního věku přestalo být na lékaře pohlíženo automaticky jako na autoritu, protože dnes je často pacient o své nemoci informován lépe než jeho lékař. Na tom není nic špatného – zatímco lékař musí být informován o tisíci diagnózách, jejich možných přičinách a souvislostech, pacient se soustředí pouze na informace o té své. Navíc si může poměrně snadno ověřit zvolený postup léčby. Problém je v tom, že lékař často není ochoten do této diskuze s pacientem, potažmo rodičkou, vůbec vstoupit.
„Navíc na řadu přichází ze strany pacienta zpochybňování diagnostických nebo terapeutických postupů. U rodiček a nastávajících matek je to ještě o něco složitější – jsou velmi dobře informované, a hlavně nejsou nemocné. Okřídlená věta, která spolehlivě nadzvedne každého lékaře: Já jsem někde četla…, je pro budoucí vzájemnou komunikaci stopkou. Kvalitní komunikace a vzájemná důvěra je v porodnictví extrémně důležitá.
Ve své praxi se setkávám se ženami, které se vyrovnávají s poporodními traumaty. Často se jim někdo ze zdravotního personálu pokusil podsunout vinu – většinou za to, že porod neprobíhal hladce. „Maminko, zatlačte mi trochu, vy to miminko chcete zabít?“ – takové věty by se měly tesat do mramoru na pomník českého porodnictví. Matka potřebuje povzbudit, dodat sebedůvěru, aby mohla porodit. Řada žen odchází z porodnice s pocitem selhání a mají potom problém obstát v mateřské roli, protože si vůbec nevěří. Průběh porodu objektivně nemusí korelovat s tím, jak ho žena subjektivně vnímá. Existují strašidelné porody, které rodička zvládne bez traumatu, a pak standardně vedené porody, při kterých je jakoby všechno správně, ale následné trauma srovnatelné jako to, které prožívá žena po znásilnění.“
Nejen od maminek, ale také z odborných kruhů zaznívá, že u nás chybí vzdělávání porodních asistentek i porodníků tak, aby uměli zajistit psychické potřeby nastávající matky během porodu i po něm a vhodně s ní komunikovali.
„To je bohužel stále naprosto opomíjená záležitost. Porodní asistentky jsou na rozdíl od porodníků ochotnější tyto informace přijímat. Stále mnoho lékařů zastává názor: S těmahle psychologickejma řečičkama na mě nechoďte.
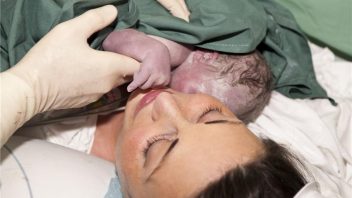
Strašně málo se navíc využívá bonding a podpora rané vazby mezi matkou a dítětem a obrovský hojivý potenciál této vazby. Ve výsledku může být průběh porodu sebeošklivější, může trvat neúměrně dlouho, ale když se ženě dopřeje pocit vítězství důstojnou možností přivítat se se svým dítětem, což zajistí naprosto přirozeně vyplavení potřebného množství oxytocinu a endorfinů do krevního řečiště, tak to je ta nejlepší prevence PTSP (post traumatická stresová porucha – pozn. red.) a všech depresí. Zmaří-li se tento potenciál, náprava je velmi složitá.“
Z vlastní zkušenosti vím, že řada matek, které si nedokázaly prosadit v porodnici bonding nebo zlatou hodinu, trpí pocitem viny. Často nejsou schopné o tom mluvit, i dlouhou dobu poté, a všechny přátelsky míněné otázky na průběh porodu je vyvádějí z rovnováhy. Vlastní selhání si omlouvají tím, že promeškání rané vazby je možné později „dohnat“ například častým nošením v šátku, spaním s miminkem v posteli – zkrátka co možná nejčastějším fyzickým kontaktem. Pro mě samotnou je těžké přijmout fakt, že ze všech dětí, kterým nebyla po porodu dopřána těsná vazba matky a dítěte, se stávají emocionální deprivanti.
„Psychologové zabývající se regresní terapií říkají, že děti, které se narodily nemocničním porodem, byly separovány a izolovány, jsou vlastně lépe vybavené pro život v současné společnosti. Jsou odolnější vůči zmiňované emocionální deprivaci, jsou ochotnější snášet citový dyskomfort. Předpokládá se, že člověk, který se narodí v „ideálním“ láskyplném prostředí, s konejšivým přivítáním na tento svět, svým tempem a do šera, má paradoxně v dospělosti vyšší emocionální potřeby, větší potřebu pevných sociálních vazeb, což v dnešním světě znamená větší zranitelnost. Do souvislosti je dáván způsob porodu s nárůstem a prosazováním narcismu v dnešní společnosti, ve které lze hovořit přímo o jeho epidemii. Dnešní společnost vykazuje typické narcistické charakteristiky – má ráda vše krásné, úspěšné, vítězné, vtipné a nemá ráda nemocné, ošklivé, chudé a mrtvé. Izolace od smrti a její vytěsnění z lidské existence je historické novum. Nezapomeňme, že i dnešní lékaři a sestry se narodili invazivním separovaným způsobem. Jde o kolektivní trauma.
Stále sloužím v nemocnici a v rámci své služby jezdím ohledávat zemřelé. Navštěvuji domácnosti a mým úkolem je konstatovat úmrtí a doporučit buď pitvu, nebo pohřeb v zákonné lhůtě. Při těchto výjezdech cítím a vidím, kolik je se smrtí spojeno protichůdných emocí. Jsou lidé, kteří nesnesou být s nebožtíkem v jedné místnosti nebo si přejí, aby se o tom nedozvěděli sousedi, nedostali se do řečí, vnímají to jako ostudu. Často jsem svědkem naprosto iracionálních reakcí a týká se to i profesionálů. Stalo se mi například, že jsem byla spolu s hasiči a policisty před domem, v němž zemřel muž. Hasiči vylomili dveře, ale v bytě byla tma, tak jsme se před dveřmi dohadovali, kdo vstoupí jako první. Bylo tam osm chlapů, ale nakonec jsem vešla do toho tmavého bytu první já, rozsvítila a následně našla i toho pána.“
Problém je o to složitější, zemře-li na porodním sále novorozenec. Ze zákona se narozené dítě vážící do 500 gramů (cca 24. týden těhotenství), které nepřežije prvních 24 hodin po porodu, v případě narození mrtvého dítěte až do váhy 1 000 gramů (cca 28. týden těhotenství), nazývá potrat a jako takový – zdravotnický odpad, tkáň – míří do kafilerie, je použit v „zájmu vědy“ nebo se promění ve zvrácené umění (viz obrazy embryologa prof. MUDr. Jana E. Jiráska, DrSc.). A to vše bez nutného souhlasu zákonných zástupců. Rodičům bývá důstojné rozloučení s takto „klasifikovaným“ zemřelým dítětem umožněno jen výjimečně. Nezřídka se stává, že jeho tělesná schránka skončí v pytli dřív, než si rodiče stačí uvědomit, že by se se svým potomkem chtěli rozloučit. Psychologové se shodují v tom, že rodiče, kterým to zdravotníci umožnili, se s traumatem snáze vyrovnávají.
„Rozloučení velmi pomáhá, i když je nutno říci, že vnímání potřeby rozloučit se, je velmi individuální. Pokud lze vůbec něco doporučit, tak snad jedině to, aby se v takovém okamžiku člověk řídil výhradně podle své intuice. Je potřeba zmínit, že taková situace není emotivně vypjatá jen pro rodiče, ale i pro zdravotníky. I pro porodníka majícího za sebou tisíc porodů je každý porod adrenalinovou záležitostí. Také zdravotníci prožívají smrt na porodním sále velmi emotivně, nicméně často tyto pocity skrývají – snaží se udržet profesionální odstup – že jejich reakce může vyznívat neempaticky, až cynicky. Dovolím si citovat klinickou psycholožku Michaelu Mrowetz, která tvrdí, že dítě patří vždy k matce. Ať už živé, nebo mrtvé. A musím říct, že většina žen, které tuto tragickou událost zažily, by se pod to podepsala.”